
Отличие артрита от артроза: три главных признака
Разбираем, почему может болеть колено, какие обследования действительно нужны и какие методы лечения работают. Чек‑лист симптомов, таблица ориентиров ...
Читать подробнее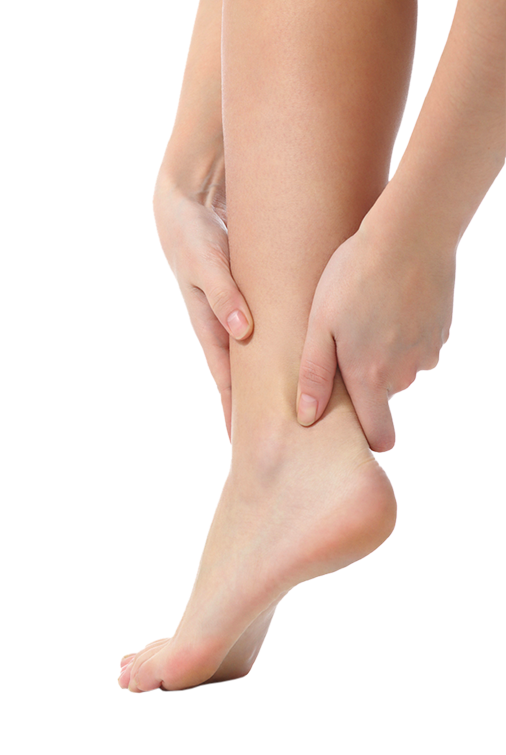
Плантарный фасциит — воспаление подошвенной фасции, одна из самых частых причин боли в пятке.

Плантарный (подошвенный) фасциит — это воспалительно-дегенеративное заболевание подошвенной фасции (апоневроза) — плотной соединительнотканной структуры, которая проходит вдоль всей подошвы стопы от пяточной кости до оснований пальцев.
Подошвенная фасция играет ключевую роль в биомеханике стопы: она поддерживает продольный свод, амортизирует ударные нагрузки при ходьбе и беге, передаёт усилие от икроножных мышц к пальцам при отталкивании. Ежедневно фасция испытывает колоссальные нагрузки — при каждом шаге она растягивается и возвращается в исходное состояние.
При чрезмерных или длительных нагрузках в месте прикрепления фасции к пяточной кости возникают микроразрывы и воспаление. Со временем воспаление переходит в дегенеративный процесс — фасция утолщается, теряет эластичность, появляются зоны фиброза.
Распространённое заблуждение — отождествление плантарного фасциита с «пяточной шпорой». Костный нарост (остеофит) на пяточной кости действительно часто обнаруживается на рентгене, но он является следствием, а не причиной боли. Множество людей имеют пяточную шпору без каких-либо симптомов, и наоборот — плантарный фасциит может протекать без костного нароста.
Плантарный фасциит — одна из самых распространённых причин боли в стопе: с ней сталкивается примерно 10% населения в течение жизни. Чаще всего заболевание встречается в возрасте 40–60 лет, у спортсменов (особенно бегунов) и у людей, проводящих много времени на ногах.
Плантарный фасциит имеет характерную клиническую картину, которая позволяет заподозрить заболевание уже при первом обращении к врачу.
Типичные симптомы:
Динамика симптомов:
Обычно плантарный фасциит поражает одну стопу, но примерно в 30% случаев заболевание развивается с обеих сторон.
Плантарный фасциит развивается при хронической перегрузке подошвенной фасции, когда нагрузка на неё превышает её способность к восстановлению.
Биомеханические факторы:
Факторы нагрузки:
Другие факторы:
В большинстве случаев диагноз плантарного фасциита устанавливается на основании характерных жалоб и клинического осмотра. Инструментальные исследования применяются для подтверждения диагноза и исключения других причин боли в пятке.
Клинический осмотр:
Инструментальная диагностика:
Дифференциальная диагностика:
Важно отличить плантарный фасциит от других заболеваний, которые вызывают боль в пятке:
В большинстве случаев (около 90%) плантарный фасциит хорошо поддаётся консервативному лечению. Хирургическое вмешательство рассматривается только при неэффективности консервативной терапии в течение 6–12 месяцев.
Консервативное лечение:
Инъекционное лечение:
Хирургическое лечение (при неэффективности консервативной терапии более 6–12 месяцев):
В АртроКлинике лечение плантарного фасциита проводится комплексно с использованием современных методов: ударно-волновой терапии, PRP-инъекций, индивидуальных ортопедических стелек. Подбор оптимальной программы лечения осуществляется с учётом стадии заболевания и индивидуальных особенностей пациента.
А если всё-таки она нужна — возьмём на себя всё: от анализов и подготовки до самой операции и восстановления после.

Основатель - ортопед-травматолог, хирург с опытом более 25 лет. Собрал в Иркутске сильнейших специалистов по болезням суставов и смежным проблемам.
Диагностика → Лечение → Реабилитация → Наблюдение. Контролируем каждый этап, отвечаем за ваше здоровье.
Никаких лишних анализов или сомнительных процедур. Только то, что реально нужно для точного диагноза и эффективного лечения.

На консультации главный врач «Артроклиники» Гришин Максим Михайлович, травматолог-ортопед, оценивает ваше состояние, назначает все необходимые исследования (анализы крови, ЭКГ, УЗИ и другие) и составляет план операции. Вас вносят в график.
Вы проходите назначенные исследования. «Артроклиника» собирает полный комплект документов для стационара — чтобы вы не занимались бумагами сами. Мы проверяем, что всё готово, и договариваемся о дате.
Её проводит Максим Михайлович Гришин — ведущий врач Иркутска по эндопротезированию суставов с огромным практическим опытом. В стационаре он лично ведёт всех своих пациентов: от входа в операционную до первых дней после вмешательства. Вы под наблюдением того, кому доверились.
Когда вас выписывают из стационара, вы возвращаетесь в «Артроклинику» на Марата, 54. Мы делаем перевязки, следим за заживлением, помогаем с восстановлением. Вы не одни — мы рядом на каждом этапе.

Чтобы лучше разобраться

Разбираем, почему может болеть колено, какие обследования действительно нужны и какие методы лечения работают. Чек‑лист симптомов, таблица ориентиров ...
Читать подробнее
В центре чисто и аккуратно, персонал на ресепшн под руководством главного администратора Никитиной Н. В. работает дружно и слаженно. Буду рекомендоват...
Читать подробнее
В центре чисто и аккуратно, персонал на ресепшн под руководством главного администратора Никитиной Н. В. работает дружно и слаженно. Буду рекомендоват...
Читать подробнееНаши администраторы с радостью свяжутся с Вами и запишут к нужному специалисту